刘中医生的科普号
- 精选 肝硬化合并乳糜胸与肝性胸水多学科管理
肝性胸水| 多学科管理指南2020Purpose Driven LifeDoctorLiu996Today肝性胸水(Hepatic Hydrothorax,HH)是肝硬化患者出现胸腔积液,而没有其他心肺疾病的证据。它发生在5%-15%的肝硬化门脉高压症患者中,并伴有较高的死亡率。大多数患者在积液量较大,导致呼吸急促和端坐呼吸,时就诊。HH发生的机制尚不完全清楚;然而,主流的理论是腹膜腔腹水通过膈肌缺损直接进入胸膜腔。发生HH的肝硬化患者更容易出现急性肾损伤、肝性脑病(HE)、脓毒性休克和更高的死亡率。众所周知,HH很难治疗。在本报告中,我们综述了HH的病理生理,临床表现和诊断,并提供了包括药物治疗、介入放射学、肺病学和外科手术在内的实用的、多学科治疗策略。该管理策略分为五个部分,旨在(1)减少腹水的产生,(2)防止液体转移到胸膜腔中,(3)从胸膜腔中去除液体,(4)闭塞胸膜腔和( 5)肝移植。病理生理腹腔的肝硬化腹水是门脉高压、内脏和全身动脉血管舒张以及神经激素激活导致钠和水排泄减少的结果。有人提出,腹腔内正压结合 胸腔内负压有利于液体通过膈肌缺损从腹腔进入胸腔。膈肌缺损有四种类型,可单独或组合发生:1型,无明显缺损(9.1%-31.7%);2型,膈肌上出现气泡(36.4%-41.3%);3型,膈肌破裂或开孔(20.6%-72.7%); 和4型,膈肌上有多个缝隙(1.6%-9.1%)。由于左侧膈肌比右侧肌肉组织更多、更厚,因此大多数HH病例为右侧(59% -80%),左侧(12%-17%)和双侧(8%-24%)HH较少见。临床表现大多数HH患者,患有腹水、门脉高压症和终末期肝病的肝性脑病。与HH相关的症状的出现取决于,积液量、积液积聚的速度以及是否存在另一种心肺疾病。最常见的症状是静息状态下呼吸困难(34%)、咳嗽(22%) 、恶心(11%)和胸膜性胸痛(8%)。在极少数情况下,HH可伴有危及生命的急性张力性胸水。但是,有些患者无症状,HH是由于其他原因做影像检查时而偶然发现的。胸膜腔感染,被称为“自发性细菌性脓胸”或“自发性细菌性胸膜炎”(SBPL),是一种重要的潜在并发症,可能由于细菌性腹膜炎迁移进入胸膜腔,或微生物通过胸膜胸腔管、导管或其他胸腔器械侵入而发生。诊断对于经影像学检查证实为胸腔积液的肝硬化门静脉高压症患者,应进行HH的诊断评估。由于HH是排除性诊断,因此应排除其他可能的胸腔积液病因,包括心脏或肺部疾病。检查通常包括超声心动图,以评估心脏功能并排除心脏原因引起的胸腔积液;胸部计算机断层扫描以排除纵隔、肺或胸膜病变,或恶性肿瘤;腹部超声检查肝占位、肝和门静脉血流和腹水。应通过胸腔穿刺术取样胸膜腔积液,并送检以进行细胞计数、细胞分类计数、革兰染色、细菌培养、蛋白水平、白蛋白水平、乳酸脱氢酶(LDH)、体液pH值和胆红素浓度。与腹水相似,HH具有漏出属性,这是通过Light的标准确定的(表1)。胸腔积液中的总蛋白和白蛋白水平,可能由于胸膜表面水重吸收效率更高而略高于腹水。胸腔积液与血清胆红素比值通常<0.6。在某些情况下,可以根据Light的标准将其分类为渗出液,而基于临床理由其被预计为漏出液。当患者使用利尿剂时会发生这种情况,导致细胞外液体积收缩、胸腔积液蛋白和LDH浓度增加。在这种情况下,应计算血清-胸水白蛋白梯度,类似于血清-腹水白蛋白梯度,其值> 1.1 g / dL与漏出过程相符。通常可以诊断SBPL,如果胸水多形核细胞计数> 500或> 250细胞/μL且细菌培养阳性,且排除了肺炎旁积液或脓胸(表1)。当HH的病因不确定时,可以考虑进行其他胸腔积液分析,例如分枝杆菌的聚合酶链反应、胰源性胸腔积液的淀粉酶浓度、排除恶性肿瘤的细胞学检查以及评估乳糜胸的甘油三酯水平。当HH表现不典型时,例如左侧胸腔积液或无腹水时,可通过腹腔内注射99mTc-硫胶体或99mTc-人血清白蛋白进行闪烁显像,确认腹腔与胸腔之间的联系。尽管并非所有中心都提供,但闪烁显像可以帮助诊断,当放射线同位素没有转移到胸膜腔内提示存在胸腔积液的其他病因时。也可以通过视频辅助胸腔镜手术(VATS)直接观察到膈肌缺损来诊断HH,尽管该过程是侵入性的,仅在诊断不清楚或计划修复缺损时才进行。肝性胸水的多学科管理减少腹水的产生饮食中钠HH的一线治疗依赖于饮食中钠的限制(<88 mEq或2 g /天)和利尿剂的使用(图1和表2),这会导致钠的净负平衡,降低腹水的产生,并最终减少了从腹膜腔到胸膜腔的液体流动。虽然尚未专门检查HH患者对低钠饮食的依从性,但几项研究表明,肝硬化和腹水患者对饮食建议的依从性较差。Morando等人在120例肝硬化和腹水患者中,对饮食钠盐限制的依从性较差,只有37例患者遵循推荐饮食。他们的研究还表明,低钠饮食的患者与不坚持低钠饮食的患者相比,每日热量摄入减少了20%,这表明钠的限制可能会导致本已处于营养脆弱状态的人群进一步能量和营养摄入不足。因此,不仅建议在这些患者中限制钠的摄入,还应强调食用富含蛋白质的高能量食品。利尿剂仅低钠饮食通常不足以显著减少HH,并防止体液积聚。因此,可能需要联合使用袢利尿剂和醛固酮受体拮抗剂。每天口服40 mg呋塞米和100 mg螺内酯(称为步骤1)共同给药是理想的,目标液体重量减少为0.5-1.0 kg /天,并且无电解质紊乱或肾功能不全。应当监测体重、血压、体位症状、血清电解质和肾功能。体重减轻不足应触发随机评估尿钠/钾比;比值≥1表示该患者正在使用足够的利尿剂,但可能食入的钠盐超过建议饮食钠含量,因此应强化坚持低钠饮食(<2 g /天)。体重减轻不充分、且尿钠/钾比值<1的患者,则应在没有禁忌症的情况下,在1周或2周的时间段内逐步增加其利尿剂的使用剂量,最大剂量可达每天呋塞米160 mg和螺内酯400 mg(步骤4),直到获得稳定有效的治疗方案为止。尽管饮食限制钠并使用了最大剂量利尿剂,但约有20%-30%的肝硬化和HH患者仍存在持续性或复发性胸腔积液,其被认为具有利尿剂抵抗性HH。在一些病例中,电解质紊乱、肾功能不全、血液动力学不稳定或诱发肝性脑病会限制积极的利尿剂使用; 这些患者被认为是利尿剂难治性HH。利尿剂抵抗和利尿剂难治性HH均应促使我们考虑其他治疗方式(表2)。其他药物治疗:内脏和外周血管收缩剂针对腹水形成中各个步骤的药物在HH的管理中也可能有用,但应谨慎使用。目前尚无大型研究或随机试验在HH中测试过这些药物,并且证据主要限于病例报告或病例系列。包括奥曲肽、米多君和特利加压素在内的内脏和外周血管收缩剂可增加有效动脉容量和减少肾素-血管紧张素-醛固酮(RAA)系统的激活,增加肾钠排泄。奥曲肽Octreotide是一种生长抑素类似物,可直接抑制RAA轴,改善有效的肾血浆流量和尿钠排泄。然而,在肾功能衰竭的患者中,单独使用奥曲肽可能会对肾功能产生不利影响。因此,建议将其与α-肾上腺素能激动剂米多君合用。此外,奥曲肽还可能引起肺和心脏副作用,并容易出现快速耐受(tacchyphylaxis);因此,只有在全面评估风险/收益比之后才可以使用它。特利加压素Terlipressin是用于治疗肝肾综合征(HRS)的血管加压素类似物。对于伴有胸腔穿刺和奥曲肽难治的HH和HRS的乙型肝炎病毒相关性和丁型肝炎病毒相关性肝硬化的患者,给予特利加压素和白蛋白5天可改善HRS和HH的中心血管容量,缓解肝性胸水和肝肾综合征。需要进一步研究内脏和外周血管收缩剂在HH管理中的作用。经颈静脉肝内门体分流当门体压力梯度(门静脉和右肝静脉或下腔静脉压力之间的差异)显著升高,通常> 12 mmHg(正常≤5 mm Hg)时,肝硬化性门静脉高压症情形下,液体积聚就会发生。经颈静脉肝内门体分流术(TIPS)通过降低门体压力梯度来缓解门脉高压症。尽管TIPS不能治疗门静脉高压症的根本原因,但降低门体系统梯度确实可以治疗许多门静脉高压症并发症,包括急性和复发性静脉曲张破裂出血、难治性腹水和难治性HH。TIPS的检查工作包括全面的实验室评估(肝、肾、电解质、凝血),末期肝病模型(MELD)评分的计算,超声心动图评估心脏功能以及影像学检查以评估肝实质和脉管系统。经常提及的TIPS禁忌症包括菌血症、心力衰竭、严重的三尖瓣关闭不全、肺动脉高压、无法控制的全身感染、未经治疗的胆道梗阻、无法控制的HE、无法纠正的凝血病、门静脉血栓形成和潜在的肝脏肿块。经典的TIPS使用支架在门静脉的分支和肝静脉之间创建了一个低阻力的肝内分流。运行正常的TIPS应该将门体压力梯度降低到<12 mmHg(有些人可能会选择更低的目标)。TIPS技术存在许多变体,无论是由操作员选择还是由患者的基础解剖结构决定。直接检测TIPS在治疗HH中的益处的研究数量有限;但是,大多数病例系列的治疗回应率在70%至80%之间。一项对40例Child-Turcotte-Pugh (CTP)分级为B或C的肝硬化和难治性HH患者的回顾性研究发现,接受TIPS治疗的82%的患者胸腔积液好转,而71%的患者可以完全治愈。同一研究还发现TIPS后的1年生存率为64%,且50%的患者在7±9个月内出现了分流功能不全。分流器修正导致二次治疗回应率为82%。最近的一项荟萃分析包括六项针对难治性HH的TIPS研究(共198例患者),发现该手术程序可缓解73%的肝性胸水(完全缓解56%,部分缓解17%)。平均随访时间为10个月。值得注意的是,在这些研究中,大多数患者在TIPS创建过程中接受了非覆膜或裸露的支架,因为在大部分研究期间,覆膜支架不可用。与非覆膜支架相比,现代支架移植物,现在被认为是TIPS创建治疗的标准,表现出了出色的通畅性、改善的症状控制以及减少了再次介入的需求。创建TIPS会带来低风险(2%-4%)主要或少见的即刻围手术期并发症。在成功实施TIPS之后,可以预期有很大一部分患者会出现药物可控的肝性脑病(15%-25%)。在一小部分患者中,可能会导致TIPS后脑病,从而需要减少分流或闭塞。通过将分流管扩张至8 mm而不是10 mm,可以使TIPS后脑病的发生率降低。晚期并发症包括需要修正的分流管狭窄或血栓形成,尽管随着广泛采用覆膜支架而非无覆膜支架,这些并发症的发生率正在降低。通过评估许多患者因素之一,可以预测TIPS后的死亡风险。在择期情况下,与MELD得分> 17的患者相比,MELD得分≤17的TIPS的患者在3个月时的生存率显著改善。当为MELD得分升高的患者提供TIPS时应谨慎考虑。此外,Child-Turcotte-Pugh (CTP)分级为C级状态下,TIPS前脑病的存在以及血清胆红素水平> 3 mg / dL,已显示出可独立预测TIPS后的死亡率。防止液体转移到胸膜腔中持续的气道正压Continuous positive airway pressure (CPAP)持续的气道正压会增加胸腔内的气压,从而降低腹膜腔和胸膜腔之间的压力梯度,并减少液体向胸膜腔的迁移。在患有乙型肝炎病毒相关性肝硬化的患者中,其发展为饮食限钠和利尿剂难治的肝性胸水,睡眠期间经鼻给予持续的气道正压可使肝性胸水改善。持续气道正压还与胸膜固定术结合使用,以增强液体从胸腔流向腹腔,并留出时间实现胸膜固定。应该指出的是,肝硬化伴肝性脑病的患者由于误吸风险增加,可能不适合进行CPAP试验。需要进行进一步的研究以单独检查CPAP的效用,并结合其他技术来管理HH。修复膈肌缺损外科修补经膈肌的缺损可防止液体从腹部单向转移到胸腔,但对于严重失代偿性肝硬化(CTP C级)的患者,死亡率较高。在关闭膈肌肌缺损后的20个月的中位随访期期间,CTP C级(n = 15)的患者的生存率为53%,比CTP A(n = 12)或CTP B(n = 36)患者80%-85%的生存率更差。对于不宜进行TIPS,但适合外科手术的患者(低MELD评分),可以考虑对膈肌缺损进行手术修复来治疗难治性肝性胸水。该手术可以通过VATS或开胸,用或不用补片来进行,尽管考虑到明显的发病率和死亡率,很少进行开胸手术。也可以考虑通过腹腔镜腹部入路修复。膈肌缺损的类型可能会影响修复策略。在最近的一项回顾性研究中,仅使用补片覆盖治疗患有1型缺损的患者。而有2、3或4型缺损的患者则使用补片伴或不伴缝合。关闭膈肌缺损受限于侵入性操作属性以及需要气管插管进行全身麻醉。此外,由于隔膜的尺寸较大,VATS期间可见到膈肌缺损的比例可能低至12%,因此低估了缺损的存在和数量。据报道,缺损闭合后的1个月和3个月,由于败血性休克、急性肾损伤、胃肠道出血、肝性脑病和肠缺血导致的死亡率,已经降低为9.5%和25.4%。由于这些局限性,仅在部分患者其他治疗失败或存在其他治疗策略的禁忌症时,进行膈肌缺损修补。从胸膜腔中去除液体反复胸腔穿刺对于不适合TIPS或移植,或者正在等待移植的患者,出现难治性HH的情况下,反复进行胸腔穿刺引流被认为是症状管理的标准模式(图1)。在单中心、回顾性病例对照、比较研究中,与非HH组相比,HH组反复进行胸腔穿刺术导致并发症发生率更高,随着胸腔穿刺术次数的增加,并发症的发生率也随之增加。在多变量分析中,血小板减少症(血小板计数<50,000)和MELD评分升高是血胸的独立预测因子。既往发生并发症会大大增加将来发生并发症的风险(优势比为15;P <0.001)。胸管放置多个病例系列研究表明,胸管放置与很高的并发症发生率相关。Liu等人的回顾性研究结果显示,肝性胸水放置胸管导致并发症的发生率高达88%,包括感染性并发症、肾衰竭和电解质平衡,继发于脓胸和败血症的死亡率为33%。在最近的一项回顾性研究中,对140,573名肝硬化患者,其中1,981名有肝性胸水,需要胸腔穿刺(1,776)或胸管(205),胸管患者的住院时间和死亡率是胸腔穿刺患者的两倍。由于这些原因,美国肝病协会《肝病研究指南》指出,“肝性胸水患者禁用胸管插入。”但是,在感染胸腔积液的处理中可能建议使用胸管(表1),最好使用较小口径(<20 F)的胸管引流。胸管放置和处理的详细信息不在本综述的范围内,但是当遇到感染的胸腔积液时,读者可能会感兴趣。留置式胸腔导管(indwelling pleural catheter, IPC)留置式胸腔导管(IPC)是一种有孔导管,可插入并经皮下隧道进入胸膜腔,以允许间歇性引流并促进胸膜固定。在过去的十年中,IPC在症状性恶性胸腔积液(MPE)的治疗中显示出巨大的姑息治疗作用。2017年,美国食品药品监督管理局批准,在最佳药物管理难治时的非MPE患者中,使用IPC。多项研究表明,IPC植入后会自发性胸膜固定术。然而,这些研究中的大多数患者在IPC植入和胸膜固定之间也接受了肝移植。因此,归因于IPC的自发胸膜固定的比率可能被高估了。在一项对5年期间接受IPC植入的24例患者的前瞻性研究中,成功的胸膜固定并随后拔除了导管有8例患者(33%),平均胸膜固定时间为131.8天。在一项包含62例接受IPC植入患者的回顾性综述中,有33例(53%)作为肝移植的过渡措施,有24例(39%)作为姑息治疗手段,有5例目的不明。并发症发生在22例(33%),其中最常见的并发症是脓胸。9名患者(占14.5%)在平均180天的时间内出现自发性胸膜固定,他们都接受了肝移植。最后,在最近的一项对来自八个医疗中心的79名患者进行的多中心回顾性研究中,21个放置IPC(27%)作为肝移植的过渡措施,其余58个(73%)用于姑息治疗。8个患者(10%)有胸膜腔感染;2名(2.5%)因与导管相关的脓胸和败血症死亡。在该队列中,多元分析中,更大的年龄作为死亡的预测因素。自发性胸膜固定并随后移除IPC的有22个(28%),中位胸膜固定时间为55天。这些患者中约有一半在此期间接受了肝移植。虽然IPC对于症状性肝性胸水的姑息治疗似乎很有前景,但在大型多中心前瞻性试验中,它们作为肝移植过渡治疗措施的效用还需要进一步研究。重要的是,以患者为中心的预后,例如生活质量、呼吸困难评分和质量调整的生命年,应成为进一步研究的重点。胸腔静脉分流胸腔静脉分流管是一种留置导管,可将液体直接从胸膜腔分流到体静脉循环中。尽管这些导管在恶性胸腔积液的管理中发挥作用,但对其在难治性肝性胸水或其他类型的非恶性胸腔积液的管理中的作用的研究相对较少。最常用的导管是Denver shunt,最初设计为腹膜静脉分流器,并按规定的时间间隔手动按压泵送。一个已发表的12例非恶性胸腔积液患者(包括6例肝性胸水患者)接受了胸腔静脉分流,取得了100%的临床成功。尽管随访时间为1到40个月,但没有患者需要进一步治疗胸腔积液。在6例肝性胸水患者中,未发生与分流有关的并发症。一名患者在植入后4周因肝衰竭死亡。这个有限的病例系列既没有研究危险因素,也没有使用任何客观系统对患者进行分层。还没有进行随机对照试验来研究非恶性胸腔积液患者中胸腔静脉分流的疗效。迄今为止,尚未进行胸膜静脉分流与其他形式的胸腔引流(包括IPC)的直接比较。因此,胸腔静脉分流在肝性胸水的管理中作用有限。闭塞胸膜腔外科胸膜固定术外科胸膜固定术是使用化学刺激性或机械性摩擦以引起纤维化来消除壁层和脏层胸膜之间的空间从而防止积液复发的方法。精心挑选的非TIPS候选者或TIPS难治性患者(图1)可以考虑胸膜固定术(Pureurodesis)(可以作为肝移植的过渡治疗措施)。尽管胸膜固定术可以通过化学或机械方法实现,但由于潜在的凝血病和高出血风险,后者在肝性胸水患者中很少使用。文献报道了通过胸腔镜吹入化学刺激物或通过胸腔造瘘管注入半流质稀薄混合物而引起的化学性胸膜固定的病例系列。但是,这些研究数量少,选择偏倚严重且缺乏普适性。还有一些小病例系列报道了热疗方法和使用氩束实现胸膜固定。在一项针对21例患者的研究中,VATS和滑石粉注入(13例)比滑石浆(8例)更有效,成功率分别为77%和37%。对20例病例报告和13个病例系列中的180例使用胸膜固定的肝性胸水患者,进行荟萃分析显示,合并完全缓解率为72%,并发症发生率为82%。但是,该荟萃分析包括不同的胸膜固定方法,包括在异质性人群中采用不同的胸膜固定剂(滑石粉、四环素和米诺环素等)和不同的随访时间。化学胸膜固定术结合膈肌缺损的缝合修复或机械胸膜固定术可以增加有效率。此外,术前胸腔穿刺/穿刺术、CPAP和生长抑素可以提高胸膜固定术的成功率。一组11名肝性胸水患者,胸膜固定术后随访中位时间16周(范围2-52),与CTP B相比,CTP C的存活率较低(22%对50%)。胸膜固定术后可能仍会有多个包裹性胸腔积液(multiple pockets of pleural fluid),可能难以处理。肝移植肝移植是难治性HH的最终治疗方法。具有利尿剂抗性或利尿剂顽固性HH、SBPL病史或高MELD(> 15)的患者应转诊至肝移植中心进行评估。鉴于缺乏证据表明HH会给候诊者带来过多的死亡率,因此该患者人群没有MELD排除点。HH患者的移植后结局与其他肝移植患者相似,在8年时存活率为70%。最近一项研究对3000多例肝硬化伴胸腔积液患者进行了研究,结果显示30天、90天、1年和3年死亡率分别为20.1%、40.2%、59.1%和75.9%。在研究中,肝移植是决定短期和长期死亡率的最重要因素。非移植组1-3年的死亡率为77.5%,肝移植组的死亡率为21.7%(3年移植风险比为0.17; 95%置信区间为0.11-0.26; P <0.001)。另一项对41例肝硬化伴HH患者行连续胸腔穿刺术(n = 11)、猪尾巴管引流(n = 16)、手术(n = 10)或肝移植(n = 4)的研究,对于每种治疗方法,其12个月死亡率分别为18.2%、87.5%、70%和0%。这项研究的一个明显局限性是每组的患者人数很少。但是,与其他组相比,移植组患者的死亡率要低得多,这一点令人震惊,并强调了移植在该疾病个体中的潜在治疗作用。总结肝性胸水发生在5%-15%的肝硬化患者中,并具有较高的发病率和死亡率。当前流行的理论是肝性胸水的形成是腹水从腹膜腔通过膈肌缺损进入负压的胸膜腔的结果。尽管肝性胸水主要是右侧积液,但左侧和双侧积液并不少见。胸水分析是肝性胸水诊断的基础。应通过胸腔穿刺术对积液进行采样,并送去分析LDH、液体pH值、蛋白质、白蛋白,细胞分类计数、革兰染色和培养。肝性胸水的第一线治疗是使用低钠饮食和利尿剂的内科管理(图1)。但是,大约四分之一的患者内科药物治疗失败,并发展为难治性肝性胸水。对于任何难治性肝性胸水患者,应制定一种综合、多学科的肝性胸水治疗方法,并应开始转诊进行肝移植评估。对于符合肝移植清单标准且预期等待时间少于3个月的患者,应使用重复穿刺和胸腔穿刺作为移植的过渡治疗措施。对于等待时间> 3个月的等待肝移植的肝性胸水患者或不适合移植的肝性胸水患者,可以考虑采用多种介入放射学、肺部治疗和外科治疗方法(图1)。TIPS放置应在适宜的患者中进行。对于那些不适合TIPS的患者,可以考虑进行留置式胸腔导管植入或胸膜固定术,并可能修复膈肌缺损。肝性胸水管理非常复杂,因此需要采用多学科且改进疗效的方法来实现最佳的患者预后。
刘中 主治医师 世纪坛医院 淋巴外科3人已购买 - 精选 低脂/无脂中链油饮食注意事项
free该术语表示产品不包含以下一种或多种成分,或仅包含少量或“微不足道的”或“生理上无关紧要”的成分:脂肪、饱和脂肪、胆固醇、钠、糖和卡路里。例如,“无卡路里”是指每份少于5卡路里,“无糖”和“无脂fat free”都意味着每份少于0.5克(less than 0.5 g per serving)。“free”的同义词包括“无”、“否”和“零”。fat free milk(无脂牛奶)的代名词是“脱脂skim”。low该术语用于可经常食用的食品,而其所含的一种或多种成分不会超出饮食指南要求:脂肪、饱和脂肪、胆固醇、钠和卡路里。因此,描述符的定义如下:低脂Low-fat:每份3克或更少(3 g or less per serving),low的同义词包括“little”、“few”、“low source of”和“含有少量”。A serving or serving size每份是指一次进食时通常食用的食物量。A serving or serving size每份必须以普通的家用度量单位或普通的单位书写(例如,对于20液体盎司的碳酸饮料,“每份为1瓶”)。从饮食中消除所有的脂肪几乎是不可能的。许多水果,蔬菜和“无脂”产品都含有微量脂肪(“无脂”意味着每份食物脂肪含量<0.5 g)。低脂/无脂饮食很难坚持。必须密切监测营养状况;必须补充脂溶性维生素、必需脂肪酸、维生素和矿物质,以确保完整的营养摄入。通常建议使用中链甘油三酯(MCT)治疗乳糜漏出。MCT被认为直接通过粘膜吸收进入门脉循环,不需要通过淋巴系统转运。但是,有证据表明,尽管许多MCT被直接吸收到门静脉血系统中,但一些MCT可能会进入淋巴系统并构成淋巴液的一部分,尤其是在高MCT摄入的情况下。在1989年的一份报告中,Jensen等人发现,当进食以中链甘油三酯为唯一脂肪源的肠内营养剂时,可检测到乳糜中甘油三酯中含有相当数量的中链脂肪酸,占甘油三酯的20%。遵循无脂饮食或以MCT油为唯一脂肪来源的患者,都可能需要补充必需脂肪酸(EFA)和脂溶性维生素(VITAMINS A, D, E, K)。 如果没有补充,可以在短短五天内开始发生必需脂肪酸缺乏症(EFAD)。必需脂肪酸EFA不能由人体产生,必须从饮食中摄取。亚油酸Linoleic acid是主要的EFA。亚麻酸Linolenic acid和花生四烯酸arachadonic acid,可以在足够的亚油酸存在下由人体产生。必需脂肪酸缺乏症EFAD可能导致皮肤损伤、湿疹、伤口愈合不良、血小板减少和生长问题。 对于2000卡路里的饮食,每天大约需要摄入总热量的2%–4%(约40–80 kcal)的必需脂肪酸,以满足EFA的需求。亚油酸存在于植物油中,尤其是由红花、向日葵或玉米油制成的油。饮食中长链脂肪酸含量高于所需水平(总卡路里的2%–4%)可能导致乳糜漏出量增加。
刘中 主治医师 世纪坛医院 淋巴外科3人已购买 - 精选 肠淋巴管扩张与蛋白质丢失性肠病
Intestinal lymphangiectasiaProtein-losing enteropathy (PLE)蛋白丢失性肠病蛋白丢失性肠病(PLE)是一种罕见的疾病,其特征是血清蛋白丢失进入胃肠道,导致低蛋白血症,低蛋白血症可并发水肿、腹水、胸膜腔和心包积液以及营养不良。尽管很罕见,但有许多原因导致PLE。淋巴系统畸形——肠淋巴管扩张,是蛋白质丢失性肠病的重要病因。确认蛋白质丢失性肠病诊断:明确蛋白质丢失性肠病病因:肠淋巴管扩张导致蛋白质丢失性肠病肠淋巴管扩张,可分为:1、原发性:Primary Intestinal Lymphangiectasia Treated With Rapamycin in a Child With Tuberous Sclerosis Complex (TSC)2、继发于其它疾病的肠淋巴管扩张:如Hennekam syndrome、Noonan syndrome必要诊断方法:肠失蛋白显像、胃肠镜、腹部增强CT、基因检测(家系全外显子测序)参考文献:Braamskamp, M. J., et al. (2010). "Clinical practice. Protein-losing enteropathy in children." European Journal of Pediatrics 169(10): 1179-1185.Menon, J., et al. (2019). "Hennekam syndrome: an uncommon cause of chylous ascites and intestinal lymphangiectasia in the tropics." BMJ Case Rep 12(7).Ozeki, M., et al. (2016). "Everolimus for Primary Intestinal Lymphangiectasia With Protein-Losing Enteropathy." Pediatrics 137(3): e20152562.
刘中 主治医师 世纪坛医院 淋巴外科5人已购买 - 精选 乳糜性胸腔积液的诊断
脂质分析—疑似乳糜胸患者的初步脂类分析是测量甘油三酯和胆固醇水平。正常饮食乳糜胸患者的积液甘油三酯浓度一般>110mg/dL(>1.24mmol/L),胆固醇水平一般<200mg/dL(<5.18mmol/L)。甘油三酯水平>110mg/dL—积液甘油三酯浓度>110mg/dL(>1.24mmol/L)强烈支持乳糜胸诊断,再结合相应的临床背景情况,即常规饮食、渗出液以淋巴细胞为主(>有核细胞总数的70%)和存在已知危险因素,通常无需进一步检测。很少需要通过脂蛋白电泳测量乳糜微粒来确认或排除乳糜胸。甘油三酯水平<50mg/dL—积液甘油三酯浓度<50mg/dL(<0.56mmol/L)强烈提示无乳糜胸,一般无需进一步检测。偶尔,若仍怀疑乳糜胸,推荐经脂蛋白电泳直接测量积液的乳糜微粒,条件不允许时也可在高脂饮食后复查积液甘油三酯水平。甘油三酯水平介于50-110mg/dL—积液甘油三酯水平介于50mg/dL-110mg/dL(0.56mmol/L-1.24mmol/L)时,不能排除乳糜胸,医生应对积液行脂蛋白电泳检测乳糜微粒。若无法行脂蛋白电泳,可在高脂饮食后复查积液甘油三酯水平。脂蛋白电泳—对积液行脂蛋白电泳检测乳糜微粒是乳糜胸的确诊标准,但由于其费时、未广泛使用且价格高昂,所以不是常规的初始检查方法。当积液甘油三酯水平不能准确得出结论时,我们推荐使用脂蛋白电泳来确定或排除诊断;包括甘油三酯水平介于50mg/dL-110mg/dL(0.56mmol/l-1.24 mmol/l)的患者、甘油三酯水平低于50mg/dL(0.56mmol/l)但仍怀疑乳糜胸的罕见患者、或甘油三酯>110mg/dL(1.24mmol/L)的患者需要确诊或排除诊断时(如高甘油三酯血症伴血性穿刺液)。其他—苏丹Ⅲ染色可见脂肪小球,可将乳糜微粒染为橙色,但很少进行该检查。胆固醇水平—对于乳样胸腔积液患者,测量胆固醇水平可区分乳糜胸和胆固醇性积液,后者也称为假性乳糜胸或乳糜样积液。乳糜胸的胆固醇水平通常≤200mg/dL(5.18mmol/L),而胆固醇性积液(比乳糜胸少见得多)含有高浓度胆固醇,通常>200mg/dL(5.18mmol/L)。鉴别诊断乳样积液—对于出现乳样胸腔积液的患者,乳糜胸的鉴别诊断主要是胆固醇性胸腔积液和脓胸。偶尔,营养导管错位导致的管饲漏可引起乳样积液。胆固醇性积液—区分胆固醇性积液与乳糜胸非常容易,前者表现为积液胆固醇水平≥200mg/dL(≥5.18mmol/L)以及胆固醇/甘油三酯>1,而乳糜胸患者不存在这两种情况。此外,乳糜胸积液的甘油三酯水平通常>110mg/dL(1.24mmol/L),而胆固醇性积液的甘油三酯水平通常<110mg/dL(1.24mmol/L);不过,25%的胆固醇性积液患者可表现为高甘油三酯水平。乳糜微粒是乳糜胸所特有的,胆固醇性积液患者不存在这种情况。脓胸—脓胸有感染的临床特征,如发热、胸痛、白细胞增多,因此很容易与乳糜胸区分。此外,乳糜胸积液离心后的上层一般不会变澄清,而“乳状”外观的脓胸积液在离心后上层会变澄清。脓胸患者胸腔积液的白细胞计数也会升高,以多形核细胞为主(而乳糜胸以淋巴细胞为主),并且可能培养出致病微生物(乳糜胸通常不存在这种情况)。管饲或脂肪乳渗漏—偶尔,由于导管错位,管饲液或TPN中的静脉脂肪乳可能渗漏到胸膜腔,从而出现高甘油三酯水平的乳状液体。对饲管或导管尖端行影像学检查(例如CT),可与其他原因所致乳糜胸相鉴别。此外,测定积液与血清葡萄糖的比值,有助于鉴别乳糜性积液(比值<1)与含葡萄糖的胃肠外营养液渗入胸膜腔所致积液(比值>1)。非乳样积液渗出性胸腔积液—约50%的乳糜胸患者胸腔积液没有乳状外观,这些患者常为渗出性积液,但偶尔可为漏出性积液,所以鉴别诊断范围很广。大多数情况下,甘油三酯和/或乳糜微粒分析可区分乳糜胸与所有其他积液。参考资料:uptodate《乳糜胸的病因、临床表现和诊断》
刘中 主治医师 世纪坛医院 淋巴外科2人已购买 - 精选 淋巴水肿的定义及诊断
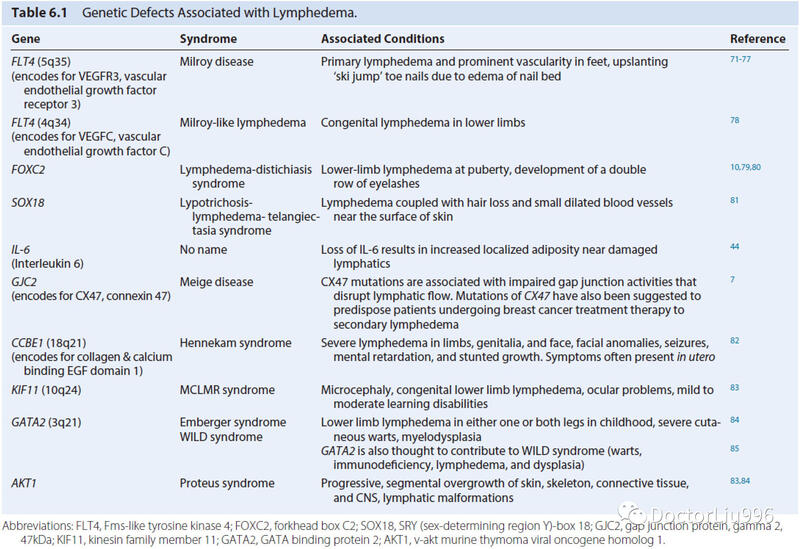
要点: 1、淋巴水肿是由于先天性异常(原发性淋巴水肿)、损伤或淋巴系统感染(继发性淋巴水肿)而导致的。 2、发达国家最常见的原因是癌症治疗。 3、继发上肢淋巴水肿,平均在腋窝淋巴结清扫术后八个月形成。 4、77%的患者将会在手术后三年内发展出现乳腺癌相关的淋巴水肿。 5、淋巴水肿的诊断基于病史、体格检查、生理和放射医学检查。 6、淋巴水肿的病理生理学的理解仍欠缺,但其包含促进纤维化和脂肪沉积的变化。 7、肥胖、放疗和感染是继发淋巴水肿的重要危险因素。 前言淋巴水肿是一种复杂的临床疾病,其特征在于水肿、纤维化和脂肪沉积。淋巴水肿可能是遗传或发育异常(原发性淋巴水肿)的结果,也可能是产后损害,例如外伤,放射线或感染(继发性淋巴水肿)的后果。据估计,全世界有140至250百万人患有这种疾病,其中绝大多数病例在发展中国家继发于丝虫(Wuchereria bancrofti)寄生虫感染而发生。在西方国家,淋巴水肿最常见于癌症治疗后。由于乳腺癌的高发病率,其幸存者成为术后淋巴水肿中最大数量的患者群体。据估计,进行腋窝淋巴结清扫以进行乳腺癌治疗的患者中有30-50%会继续发展出现淋巴水肿。甚至在5–7%的患者中,以前哨淋巴结活检形式进行的微小淋巴损伤也已被证明与淋巴水肿的发展有关。但是,继发性淋巴水肿的发生不仅限于乳腺癌幸存者。实际上,据估计有多达六分之一的因其他各种实体恶性肿瘤(最常见的是黑色素瘤、妇科肿瘤和肉瘤)接受治疗的患者,也将发展出现淋巴水肿。 自然史原发性淋巴水肿原发性淋巴水肿的自然病史是可变的,取决于患病个体潜在的发育异常以及遗传缺陷的外显率(如严重程度)。先天性淋巴水肿congenital lymphedema患者出生后可能立即出现遗传缺陷表型,或者在其他情况下可能在之后的生命中出现并伴有逐渐加重的症状(早发淋巴水肿lymphedema praecox或迟发淋巴水肿lymphedema tarda)。 先天性淋巴水肿被认为占原发性淋巴水肿的10%至25%,并具有性别偏倚,患病女性是男性的两倍。此外,先天性淋巴水肿更常见于下肢而不是上肢。一小部分先天性淋巴水肿(约占所有患者的2%)患有Milroy病,这是一种家族性性别连锁疾病,由血管内皮生长因子3受体基因的loss-of-function突变引起。这些患者有发育不良hypoplastic的淋巴系统和不同程度的皮肤和集合淋巴管的发育不全agenesis。 早发淋巴水肿患者通常在出生后、35岁之前的某个时间点出现单侧下肢淋巴水肿(?70%)。这些患者典型地具有淋巴管数量和管径减少,并且最常见于青春期,男女之比为4:1。 最后,迟发淋巴水肿是一种原发性淋巴水肿,临床上在35岁以后出现。这些病例仅代表少数原发性淋巴水肿患者(
 刘中 主治医师 世纪坛医院 淋巴外科5人已购买
刘中 主治医师 世纪坛医院 淋巴外科5人已购买 - 精选 复杂淋巴系统畸形Complicated lymphatic anomaly
1 复杂淋巴畸形Complicated lymphatic anomaly(CLA): generalized lymphatic anomaly (GLA)Gorham-Stout disease (GSD)central conducting lymphatic anomaly (CCLA)kaposiform lymphangiomatosis (KLA)2 什么情况下考虑复杂淋巴畸形诊断?当淋巴管畸形伴随下列临床表现时:溶骨性病变、出现非恶性的乳糜积液(胸膜腔、心包、腹腔)、未证实病因的蛋白丢失性肠病。单纯性淋巴管畸形可能会在出生时或之后出现,通常在儿童早期。它们由薄壁的囊组成,通常表现为软组织肿块,伴或不伴局部不适。被覆的皮肤可能是正常的,或者由于毛细血管畸形的存在而发生颜色改变,或者伴发透明或出血性囊泡。淋巴液经淋巴囊泡经皮肤引流、蜂窝组织炎和/或畸形内出血,可能使单纯性淋巴管畸形复杂化。即使靠近关节或骨骼,单纯性淋巴管畸形(无论大小)也不会引起溶骨性病变。当患有已知淋巴管畸形的患者,出现溶骨性病变时,应怀疑CLA。GLA和GSD是累及骨骼的不同疾病实体。两种疾病的临床和放射学特征具有某些特殊和重叠的特征,但是无论最终诊断如何,与LM相关的任何骨质破坏均要求对CLA进行全面评估。GLA的特征为影响身体不同区域的弥散性或多灶性淋巴畸形,通常涉及骨骼、肝脏、脾脏、纵隔、肺和软组织。骨病变通常在髓内。GSD通常表现为进行性、常常为局灶性、溶骨性的过程,累及皮质骨伴周围的软组织肿块,最常影响肋骨、头盖骨、锁骨、颈椎、肩胛骨和骨盆。受影响的骨骼无法生长,可能会被完全吸收(也称为消失骨疾病vanishing bone disease)。当病变邻近胸膜或腹膜时,胸腔或腹腔积液很常见。它可能包含骨骼病变和积液,或邻近骨骼受累区域的浸润性软组织肿块。GLA的病例系列在71%的病例中发现了胸腔积液,在40%的病例中发现了乳糜性腹水,而对于GSD,则有25%的患者出现了乳糜胸。任何含有淋巴液或乳糜的积液出现时,都应立即评估CLA。原发性肠淋巴管扩张症表现为蛋白丢失性肠病,例如低白蛋白血症或低丙种球蛋白血症,伴有淋巴水肿和积液,以腹水和胸腔积液最为常见。2014年的ISSVA分类将Hennekam淋巴管扩张症-淋巴水肿综合征鉴定为具有特定遗传特征的原发性GLA。淋巴水肿,伴有无其他可识别的蛋白质丢失性肠病,例如,无Fontan手术史、其他风湿病或组织细胞增生病史等,可能提示肠系膜淋巴管系统异常,应评估为可能的CLA。3 诊断优先使用的解剖成像方法?按照以下顺序进行全身磁共振成像(MRI):○Coronal short-TI inversion recovery (STIR; typically used to null the signal from fat)/T2 weighted with fat saturation○Axial STIR/T2 weighted with fat saturation○Axial T1 gradient echo, without fat saturation○Axial T1 gradient echo, fat saturation, post contrast○Sagittal STIR/T2 weighted with fat saturation of the spine如果在全身MRI上发现了多灶性溶骨性病变,则进行骨骼检查(或受累骨骼的X光片)肺实质成像○胸片○Ultrashort echo-time (TE) MRI chest 或胸部非增强CT推荐全身MRI(图1)作为可疑CLA的首次筛查影像检查方法。根据定义,CLA具有多器官受累。GLA可能会累及不同的区域,并在出现任何症状之前显著影响骨骼的强度和质量,而GSD骨病变通常为局灶性或连续性;这些病灶通常是无痛的,直到骨折。全身MRI是对液体最敏感的成像技术,它将识别出与LM相关的任何积液(胸膜腔、心包或腹水)、软组织肿块和骨病变。KLA的影像学特征与GLA相似,但还特别包括沿纵隔和腹膜后淋巴管的对比增强和浸润性软组织肿块。建议对累及的骨骼进行骨骼检查或放射检查,作为用于长期监测的第二种成像技术(图2)。如果MRI识别出溶骨性病变,则可以在长期治疗期间通过骨骼检查或有明确目标的X射线照片进行监测,从而避免重复进行高成本的MRI。MRI在技术上可能具有挑战性,患者可能需要前往专门的中心,而骨骼普查是广泛可用的,并且使用标准化的成像方案。对于CCLA和KLA,肺实质的成像至关重要。评估应从简单的胸部X光片开始,如果发现任何异常,下一步将是胸部超短TE MRI或胸部非对比计算机断层扫描(CT)(ultrashort TE MRI chest or noncontrast computed tomography (CT) chest)。通常,横断面成像将显示纵隔的软组织肿块延伸至肺门,并沿支气管血管束浸润性软组织增厚,伴或不伴有叶间隔增厚。患者可能会因局部区域或一个躯体系统病变引起的疼痛或不适而就医。如果完整的病史和体格检查证明对于单纯性LM而言是非典型的,则全面评估可能会证明还有其他多个躯体区域可能受到影响,并且疾病的管理必须全面考虑。图1示例了一名患有广泛颈部LM的患者,全身MRI检查显示多个椎骨的溶骨性病变和脾囊性病灶,而骨骼检查仍正常。医疗管理被启动以预防确定的骨质流失。图2显示了骨骼检查,意外地发现多部位完全无症状的溶骨性病变,在一名7岁的GLA患者,该患者因源于生殖器淋巴管瘤的大量淋巴漏就诊。4 诊断性成像应该记录哪些关键点?如果遇到,请包括以下关键点的描述:○胸膜腔、心包和腹腔积液○内脏囊性病灶(肝、脾、肾等)○骨病变-位置、形态、信号特征和皮质评估○纵隔、胸膜和腹膜后软组织异常○支气管周围软组织增厚○肺小叶间隔增厚受CLA影响的患者可能会出现上述异常。包含CLA中可能存在的特定发现的标准化报告将有助于患者管理,进行已发表病例的荟萃分析以及比较患者预后。四个公认的CLA实体(GSD,GLA,KLA和CCLA)具有相似且特定的成像特征(表1)。5 诊断时首选的功能成像是什么?淋巴结内动态磁共振淋巴显像(MRL)和/或使用Tc 99 m硫胶体进行单侧或双侧足背淋巴显像,伴或不伴单光子发射计算机断层扫描(SPECT)淋巴结内动态磁共振淋巴显像(图3)评估中央传导淋巴管(通常从盆腔淋巴管到胸导管引流入血点)。自从最近十年将其引入临床实践以来,它在CLA的理解和管理中发挥了关键作用。如果通过MRL发现了特定区域的梗阻,则在某些情况下可以尝试进行淋巴管静脉吻合术,从而显著改善症状。在这些患者中,除非中断的淋巴回流恢复,仅靠药物治疗是不够的。淋巴显像可用于观察下肢和上肢的周围淋巴系统。CLA患者可能由于低白蛋白血症或真正的淋巴水肿而出现水肿。在某些情况下,仅凭临床图片很难识别出四肢肿胀的病因,并且会影响预期的治疗结局。因此,获得患肢淋巴显像图可能被推荐。MRL和淋巴显像都是特殊的检查,通常并非在所有成像设备上都可用。他们可能需要麻醉和放射科医生接受培训,以执行这些检查并解释其发现。理想地,它们将在血管畸形中心内获得。它们不是实验性的,研究结果将显著影响治疗方法(如上所述,内科或外科治疗)。可以通过增加从解剖学和功能影像学研究中获得的数据来诊断CLA(表1)。6 诊断推荐的血液学和代谢测试有哪些?建议进行以下血液检查:○血常规(评估淋巴细胞减少)○D-二聚体和纤维蛋白原(获得性凝血病)○白蛋白和总蛋白、免疫球蛋白(评估低白蛋白血症和低丙种球蛋白血症)○电解质和肝功能(尤其是有浆膜腔积液时)○钙、磷和肾功能检查○碱性磷酸酶、C-端肽、骨特异性碱性磷酸酶和P1NP(血清1型胶原蛋白)(骨转换标志物)患有CLA的患者可能会反复发生病灶内出血,导致贫血。目前,KLA被描述为GLA的变体,并与血小板减少症和凝血病相关。尽管尚不清楚KLA发病机理的确切机制,但在尝试任何侵入性手术之前获取D-二聚体、纤维蛋白原和血小板计数,然后纠正异常凝血至关重要。蛋白质丢失性肠病的特点是低白蛋白血症和低球蛋白球蛋白血症。在评估可能的CLA电解质的代谢特征时,应考虑进行肝肾功能检查,因为大量积液可能会影响正常的体液或电解质稳态。如果不能识别和纠正,这种不平衡可能会在已经脆弱的身体中引起更多的复杂情况。任何溶骨性病变的患者均应在任何治疗之前和监测期间,对骨转换标志物进行评估,尤其是建议患者接受双膦酸盐治疗以稳定骨溶解时。表2说明了CLA患者最常见的实验室检查结果,具体取决于患者符合的诊断实体(GSD,GLA,KLA或CCLA)。7 诊断时推荐的功能测试有哪些?根据现有的并发症,建议采取以下措施:○肺功能检查(乳糜胸)○粪便α-1抗胰蛋白酶(怀疑是蛋白质丢失性肠病)○生活质量评估(各种问卷量表可选)这些测试被认为是可选的。建议对慢性乳糜胸患者进行肺功能检查。各机构之间关于血管内手术方案的差异很大,对于强烈的推荐没有达成共识。建议对怀疑患有蛋白质丢失性肠病的患者进行粪便α-1抗胰蛋白酶检测。生活质量评估已成为某些中心的医疗服务标准,其中最常用的是患者报告的结果测量信息系统atient-Reported OutcomeMeasurements Information System。CLA是一种慢性病,迄今尚无治愈方法,唯一的治疗结果衡量可能是生活质量的改善。8 进行组织样本取材时,需要注意什么?建议采取以下预防措施:○避免肋骨活检。○考虑到活检部位长时间淋巴流出的风险。有许多关于肋骨活检后GSD患者乳糜胸发展或恶化的报道。如果在诊断不明确的情况下,组织学检查绝对需要,强烈建议如果遇到其他部位溶骨性病变,应避免肋骨区域活检。淋巴管畸形有从淋巴囊泡渗出淋巴液的趋势(淋巴漏)。活检可能会产生阻力最小的路径,从而导致淋巴液不断流出以及电解质和蛋白质大量流失。与经验丰富的血管外科医生或介入放射科医师进行讨论,以妥善规划干预措施,对于预防手术并发症可能至关重要。9 疑诊CLA时,活检标本应该如何处理?免疫组化染色需要用哪种抗体?建议进行以下组织化学研究:○Hematoxylin 和 eosin 染色○CD31(内皮细胞标志物)○Podoplanin(被抗体D2-40识别的淋巴管内皮标志物)○CD34(淋巴细胞组织偶尔表达的血管内皮标志物)准确的组织学评估对于诊断任何血管畸形至关重要。有时,具有软组织肿块、溶骨性病变和浆膜腔积液的临床表现可能比LM更能提示恶性过程。因此,重要的是在鉴别诊断时始终考虑CLA,并使用恰当的抗体进行免疫组化染色,以证明或排除CLA(图4)。尽管基础科学在识别与CLA相关的分子通路和基因方面已取得重大进展,但当前尚无具有确诊意义的特异的基因缺陷。但是,与会者强调继续进行这些研究的必要性,并建议收集临床诊断后残留的组织用于淋巴研究。应始终考虑,利用福尔马林固定石蜡包埋的组织,通过基因组和/或全外显子组测序gene panel and/or whole exome sequencing进行下一代测序的遗传检测。由于淋巴畸形中潜在的遗传畸变可能是体细胞突变(而不是生殖细胞)和嵌合体(仅某些细胞谱系会受到影响),因此当血液检测时相关的基因组畸变阴性时,测试受影响的病变组织很重要。参考文献:Multidisciplinary guidelines for initial evaluation of complicated lymphatic anomalies-expert opinion consensus.Iacobas I, Adams DM, Pimpalwar S, Phung T, Blei F, Burrows P, Lopez-Gutierrez JC, Levine MA, Trenor CC 3rd.Pediatr Blood Cancer. 2020 Jan;67(1):e28036. doi: 10.1002/pbc.28036. Epub 2019 Oct 16.PMID:31617676
刘中 主治医师 世纪坛医院 淋巴外科1人已购买 - 诊前须知 北京世纪坛医院门诊就诊操作指南
参看以下链接https://mp.weixin.qq.com/s/h9oPC8XxIttjsWtyl3WvWQ
刘中 主治医师 世纪坛医院 淋巴外科24人已读 - 论文精选 淋巴水肿保守治疗注意事项
治疗的目标是控制肿胀、改善功能并预防并发症(如感染)。生活方式的变化可能包括以下内容: 避免将手臂长时间悬在身体旁边;坐或躺下时,用枕头垫高手臂或腿。坚持患肢运动和抬高以助淋巴回流。穿鞋宽松、透气。保持脚清洁干燥,穿棉袜。每天用中性肥皂清洗以保持皮肤清洁。用肥皂和清水彻底清洗患部,包括每个深浅皱褶的底部,每天至少一次。使用乳霜或乳液以防止皮肤破裂。涂抹防晒霜以防止在户外晒伤。保持健康的体重;肥胖会增加淋巴水肿的风险,使其更难治疗。修剪指甲和剃须时要小心;不要撕扯指甲周围的皮肤;使用电动剃须刀代替刀片。防止皮肤损害,仔细检查患部有无侵入性损害,并在损害处涂敷抗霉菌和抗菌药膏。如果切割或刮擦患处,请用肥皂和水清洗。如果发现发红或发热或发烧高于38°C,及时就诊。有继发感染者应积极给予抗菌素治疗。如果手臂淋巴水肿,在园艺和烹饪时要戴手套;请勿在有淋巴水肿的手臂上使用血压袖带、抽血和注射输液。避免使用桑拿浴室和热水浴缸。避免使用有淋巴水肿的肢体测试水温。避免针灸。坐着时不要交叉双腿。至少每30分钟更改一次坐姿。仅穿戴宽松的首饰和衣服,不要系紧皮带或松紧带。
刘中 主治医师 世纪坛医院 淋巴外科4人已购买 - 医学科普 淋巴系统解剖及结构生理学
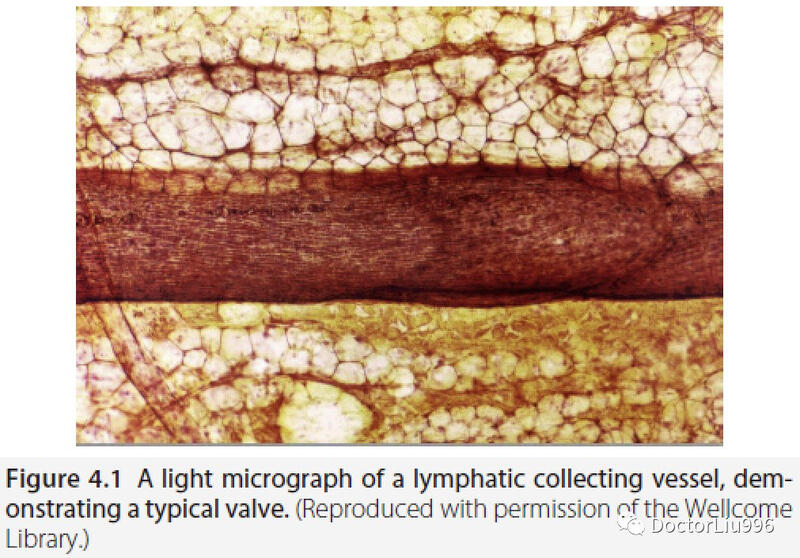
淋巴系统解剖及结构生理学 Anatomy and Structural Physiology of the Lymphatic System STANLEY G. ROCKSON 要点: 淋巴系统具有多种功能,包括体液稳态、免疫细胞运输和脂质运输。 解剖上的淋巴引流发生在四肢的浅层和深层导管中,淋巴流出从远端到近端。 液体吸收发生在毛细淋巴管和间质的交界面,一旦液体进入腔内,就称为“淋巴”。 分支淋巴管网是一个单向盲端导管,由毛细淋巴管、precollectors、collecting ducts、collecting vessels组成,它们按照特定顺序依次引流。 除免疫功能外,淋巴结还可以通过淋巴静脉连接来调节淋巴运输。 前言淋巴系统是循环系统和免疫系统不可或缺的组成部分。淋巴循环的功能包括:预防和缓解水肿;维持组织间液的动态平衡,免疫运输(抗原呈递细胞向淋巴器官的调节转运)和来源于胃肠道的脂质吸收。为了完成这些复杂的生理功能,淋巴系统依赖于复杂的在精细生理控制下的血管导管的解剖结构。 淋巴系统是一个独特而专门的器官系统,历来人们对此知之甚少,并且对于很多人而言仍然神秘的。从历史上看,密切相关的血管系统已从研究、解剖学和临床角度吸引了更多关注。然而,对淋巴系统的解剖学和生理学、其功能以及与癌症有关的含义的早期研究推动了阐明淋巴系统许多神秘特征的技术和研究。尽管Gasparo Aselli于1627年发现了淋巴系统,但希波克拉底报道了淋巴结中的“白血”,亚里斯多德描述了在血管和神经之间观察到的含有无色液体的纤维。最终,淋巴系统作为导管引流毒素的基本假设被揭穿了,因为细胞、分子、发育和结构生物学研究已经阐明了淋巴系统的多种生理功能。 淋巴水肿,虽然在一些疾病过程中被识别,但在现代医学和外科治疗中却被大大忽略。随着成像技术和新颖的治疗淋巴水肿的外科方法的进展,淋巴科学迅速发展。为了提高这种复杂系统的技术和治疗水平,必须了解正常运转的淋巴系统的基本解剖结构和生理学。本章旨在从系统、解剖和细胞的角度为读者提供人类淋巴系统的结构和功能的基本方面。 淋巴系统胚胎发育淋巴系统的发展与血管结构的发展平行。它始于动静脉血管生成(血管发育),并随后分化。在胚胎发生过程中,这些结构发育后近一个月,淋巴管生成发生。最近,Srinivasan等人证实了Sabin的假设,即淋巴网络起源于胚胎静脉。具体来说,从静脉系统和间充质成熟和分化是整个淋巴系统发育的特征。未分化淋巴系统的最基本单位是淋巴管内皮细胞(lymphatic endothelial cell,LEC),其形态上与血管内皮细胞相似。直到最近,这两种细胞类型仍被认为具有相同的细胞标记。然而,淋巴管内皮透明质酸受体1( lymphatic vessel endothelial hyaluronan receptor 1,Lyve-1)和转录因子prospero-related homeobox 1(Prox-1)已被鉴定为LEC的标志物,可用作淋巴管的免疫化学标志物,如淋巴管生成的潜在标志物。在生长因子和其他刺激的特定影响下,淋巴管网络增殖,形成一个由lymphatic capillaries 毛细淋巴管(无瓣膜), precollectors (有瓣膜), collecting ducts (有瓣膜), 和collecting lymphatic vessels (有瓣膜)组成的系统的、分支的网络。 淋巴管结构解剖作为一种脉管系统,健康的淋巴管可提供从组织间质到中心静脉循环的单向盲端导管。最初的淋巴管,淋巴管系统中最输入的成分,与细胞间基质直接相邻,在此处间质液进入淋巴管系统。从间质基质到淋巴间隙的过渡,由后者中的内皮衬里的存在来划定分界。一旦液体进入初始淋巴管的淋巴管内皮细胞围成的腔,就可以称为“淋巴”。这些最初的薄壁淋巴管可以等价地称为“毛细淋巴管”,口径为30–80μm。毛细淋巴管缺乏基底膜和平滑肌细胞(SMC),仅依靠细胞外基质的弹性纤维启动淋巴引流,以到达the precollecting and collecting vessels。特殊的LEC具有独特的橡树叶形状,并饰有独特的纽扣状连接,其表征了细胞之间的界面并包含进入毛细淋巴管的瓣状入口。基于细胞外基质细胞外液和压力动力学的构象变化有助于这些连接的打开和关闭。这些大的潜在开口有助于免疫细胞和更大的结构进入淋巴。这些循环管道中缺少周细胞Pericytes。初始淋巴管的内皮细胞通过专门的锚定细丝附着在细胞外基质的胶原纤维上(Figure 4.1)。由于缺乏基底膜和平滑肌细胞,它们仅依赖于细胞外基质的弹性纤维使液体进入淋巴管腔。 淋巴液从毛细淋巴管传到precollectors。起始淋巴管initial lymphatics通过precollectors网络互连。在此级淋巴管,平滑肌细胞的覆盖范围很小。precollectors合并到具有血管舒缩活性的collecting ducts中。collecting ducts壁厚(直径0.50-0.75毫米),但继续显示单层围绕管腔的内皮细胞。过渡到位于真皮深层的 collecting vessels 的方法是,通过一个明显的内皮周围平滑肌细胞层伴内膜和中膜呈轴向和倾斜配置,基底膜、连续的内皮间连接以及规则、重复的腔内双叶瓣膜结构(Figure 4.3)。后者将lymphatic collecting vessel分成独特功能单元,称为lymphangions。在健康的淋巴系统中,这些瓣膜结构可防止淋巴液返流。 肢体的淋巴引流模式在四肢内部,淋巴引流同时通过表皮下的皮下网络并行进行,该表皮下的皮下网络从皮肤和皮下组织收集淋巴液,而更深的筋膜下网络系统则为肌肉、骨骼和深层血管服务。在上肢,这两个网络在腋窝汇合;与之类似,下肢的这种汇合发生在骨盆中。然而,尽管历史上已经报道了肢体中来自浅表和深层网络的沟通,但最近的研究未能解释清楚这些沟通淋巴管。这些平行的淋巴流动途径并不完全独立,表明沿着肢体浅表和深部系统末端的沟通可能是真实可信的。例如,在淋巴阻塞的状态下,深层系统将参与皮肤结构的淋巴引流。皮下淋巴运输明显比筋膜下流动更有效。当病变局限于深层系统时,浅表层系统并不总是表现出淋巴水肿的临床体征。多种因素可能导致这种现象,包括:有效的皮下引流、由于骨骼肌收缩的作用而导致液体无法在深部空间积聚,以及沿肢体分布的两个系统之间可能存在多个沟通位点。深层和浅层系统不应被视为独立的系统,因为一个系统的病理学改变会影响另一个系统。 淋巴液的构成成分和淋巴泵组织间液一旦进入最初的淋巴管就会变成淋巴液。淋巴的相对蛋白质含量与起源组织有关。在人体的许多实质组织中,组织间液中的蛋白质浓度约为2g/dl。然而,肠系膜蛋白浓度接近3-4g/dl,甚至肝脏淋巴液超过此数值。胸导管的中央淋巴液是混合物,因此蛋白质浓度约为3-5g/dl。在休息条件下,每天的淋巴形成量约为每天2–3升。 组织间液进入毛细淋巴管主要是由主要的组织间液压力决定的,在稳定状态下,该压力通常是低于大气压。在低于6 mmHg的压力下,淋巴液流量可以忽略不计。当间质压力略高于大气压时,淋巴流量最大。由于稳定状态压力梯度实际上并不有利于液体进入毛细淋巴管,因此,假定压力梯度的动态周期性变化会短暂促进必要的液体流进淋巴间隙。 与有助于毛细淋巴管最初吸收组织间液的局部压力梯度不同,存在全身性驱动力作为淋巴的基础推进力。lymphatic collectors内的流动主要取决于lymphangions(由两套相邻的瓣膜划定的淋巴管段)的固有的、节律性收缩。 固有淋巴泵依赖于淋巴肌细胞产生的协调、快速的强收缩力。这些收缩使淋巴管直径迅速减小、淋巴顺应性降低、局部淋巴压力增加、上游瓣膜关闭,下游瓣膜打开以及淋巴液喷射到下一个下游lymphangion中。相位收缩是由位于淋巴管壁肌肉层内的电起搏器的活动启动的。 除了控制淋巴流动的内在力量外,淋巴运输的速度还可能受到物理环境和激因素影响,其可影响固有收缩的速率和幅度。β-肾上腺素能激动剂可降低牛肠系膜淋巴管自发性收缩的频率和作用力。活性氧和内皮源性一氧化氮可以减少淋巴管的相位收缩。淋巴的收缩力和流量将随着组织水肿(水肿安全系数)的增加、静水压体位性增大、锻炼、按摩和气压质量和温度变化而增加。巧合的是,许多这些因素都在减轻淋巴水肿的保守治疗方法中受到调节。 淋巴器官除了中枢神经系统(脑脊液可满足淋巴系统的功能)外,淋巴管系统分布在全身以及每个组织和器官内。淋巴系统由导管和有组织的淋巴组织内的淋巴细胞组成。最重要的是,后者包括淋巴结,但也包括脾脏和胸腺、肠道集合淋巴结以及肺、肝和骨髓中存在的淋巴样组织。 淋巴管和淋巴组织普遍存在于与外部环境直接接触的器官中,例如皮肤、胃肠道和肺。这种分布可能反映了淋巴系统抵抗感染因子和其他免疫威胁的保护作用。膳食脂肪的吸收通过从肠道中吸收乳糜微粒,和乳糜淋巴液转移到肝脏实现。淋巴系统也将大分子和专性的液体、代谢废物和细胞碎片从间质运输到全身循环。 淋巴结的解剖和引流淋巴结很多(估计总共有600-700个),在整个淋巴结都点缀着淋巴回流通路。淋巴结在腋窝、腹股沟区、胸纵隔和胃肠道肠系膜中最多。每个淋巴结都有胶原外囊。结缔组织小梁从囊向内突出,从而将淋巴结分成窦,即液体淋巴样细胞在其中循环的结构腔室。在淋巴结皮质、淋巴细胞的滤泡内,分别具有B细胞和T细胞功能。 通过淋巴结的强制流动分别通过输入和输出淋巴管发生。淋巴从包膜下窦内的输入淋巴管进入淋巴结,并前进到皮质窦。在淋巴结的髓质,有内皮衬里的通道汇聚到输出淋巴管中。最近的证据表明,淋巴结可能包含淋巴静脉沟通,能够将淋巴液从周围组织排入淋巴结,最终排入局部静脉血管系统。 内脏淋巴运输通过类似的解剖学途径发生。在肠系膜中,淋巴管被称为乳糜管lacteals。这些淋巴管起源于绒毛内,并将液体引流至肠系膜淋巴结。流出的淋巴流汇聚到位于腹膜后的乳糜池中。在膈肌上方,乳糜池延续为胸导管,它还接收来自下肢以及左臂和头部的淋巴液。有一条右胸导管支持身体的右上象限。肺淋巴引流也通过支气管淋巴结进入右胸导管。最终所有的淋巴引流在胸导管与锁骨下静脉的连接处与静脉血结合。 四肢淋巴结构的解剖 可以在整个肢体找到collecting vessels,但是有两个可预测的位置可用于识别淋巴结:上肢的腋窝和下肢的腹股沟区。毫不奇怪,这些结构与静脉血管系统密切相关。 在下肢,腹股沟淋巴结可通过在大隐静脉的末端水平施加一条水平线而分为两组。位于这条线上方的淋巴结被称为“腹股沟浅淋巴结”,而位于其下方的淋巴结被称为“腹股沟下淋巴结”,后者由浅表和深部淋巴结组成。浅表淋巴链来自股管的上部、腹股沟韧带斜下方。它有助于引流阴茎、阴囊、会阴、臀部和脐带下方的腹壁。腹股沟下浅淋巴结可以在大隐静脉上方的两侧被识别。此淋巴结主要接收浅表淋巴管的输入,但也可能为阴茎、阴囊、会阴和臀部提供辅助引流。腹股沟下深部淋巴结沿股静脉内侧位于深筋膜下方。在该区域可以发现大约1-3个淋巴结,其中最下方的淋巴结位于大隐静脉和股静脉之间的交界处。沿股管上升到股环的外侧部分,可以发现其余的淋巴结。这些淋巴结接收阴茎或阴蒂、和与股静脉相伴行的深部淋巴干的输入。 上肢淋巴结也分为浅表和深部淋巴结两组。浅表结节,少而小,可以被发现沿着内上髁并与基底静脉相邻走行。它们的输入淋巴管引流中指、无名指和小指、手的尺侧部分和前臂浅表。但是,此输入淋巴管与前臂的其他淋巴管自由连通,它们的输出淋巴管伴随基底静脉并连接到深淋巴管。深淋巴结主要发现在腋窝,尽管有淋巴结沿尺骨、桡骨、前臂骨间和贵要静脉走行。由于与乳腺癌相关的腋窝淋巴结清扫术相关联,临床医生通常将腋窝淋巴结确定为I–III级淋巴结。相对于上肢的解剖淋巴引流,淋巴结群是通过解剖位置来识别的。 腋窝淋巴结往往很大,在解剖时可发现约20–30个。淋巴结可分为外侧、前(胸肌)、后(肩胛下)、中央和内侧(锁骨下)淋巴结。外侧群位于腋静脉的远端、内侧,淋巴结的输入淋巴管引流整个上肢,除了与头静脉伴行的淋巴结外。其输出淋巴管穿过上内侧,到达腋窝中央和内侧组淋巴结,部分到达颈下深部淋巴结。沿着胸小肌的下界可以找到腋窝前组淋巴结,它引流胸部皮肤和肌肉。后组淋巴结沿后胸平行于肩胛下血管的走行,引流上背部的皮肤和肌肉。腋窝前组和后组淋巴结的输出淋巴管引流进入腋窝中央组淋巴结。3–4个中央组腋窝淋巴结引流前述腋窝淋巴结流域,可以在腋窝根部深处、位于外侧组的下内方发现。淋巴的转移延续到达位于内侧组淋巴结,其位于胸小肌的上界后方。它的输入淋巴来自先前描述的所有腋窝组以及头静脉伴随淋巴结。内侧群淋巴结的输出淋巴管联合形成锁骨下干,该淋巴干直接通向颈内静脉和锁骨下静脉的连接处。 总结淋巴系统是一个复杂的器官系统,负责液体的稳态平衡、免疫监视和脂质吸收。了解淋巴管、淋巴结的结构成分,它们与细胞外环境和静脉血管系统的相互作用,以及淋巴推进的机制,为理解淋巴系统的功能和功能障碍提供了必要的背景。
 刘中 主治医师 世纪坛医院 淋巴外科1人已购买
刘中 主治医师 世纪坛医院 淋巴外科1人已购买





